Veja no final do texto os links para os vídeos do meu canal no YouTube – Neurocirurgia é assim – relacionados com este tema.
A hemorragia da prematuridade, uma hemorragia que pode acontecer no cérebro de bebês prematuros, infelizmente ainda é causa importante de morbimortalidade para estes bebês. Embora nos últimos anos a porcentagem de bebês prematuros que sofrem de hemorragia intraventricular (HIV) tenha diminuído, a hidrocefalia pós-hemorrágica continua sendo um problema sério, com uma alta taxa de paralisia cerebral e morbidade neurológica. Os sobreviventes com hidrocefalia frequentemente precisam ser submetidos à cirurgia de shunt definitivo, como a derivação ventrículo-peritoneal (DVP), o que torna a criança permanentemente dependente de um sistema de válvula. Isso acarreta um risco significativo de infecção e a necessidade de revisão cirúrgica do shunt a longo prazo. Entenda um pouco mais sobre a hemorragia da prematuridade.
Quais bebês são considerados prematuros e que estão sob risco para esta doença?

Uma gestação normalmente tem duração de 37 a 42 semanas. Quando os bebês nascem antes de 37 semanas de gestação são considerados prematuros. Quanto mais cedo nascer o bebê, mais prematuro ele é e maior o risco para hemorragia cerebral da prematuridade. Sabemos que estão sob maior risco os bebês nascidos com menos de 34 semanas de gestação e com peso menor que 1500g ao nascimento.
O que é a hemorragia da prematuridade (Hemorragia peri-intraventricular – HPIV)? Por que ela acontece?
A hemorragia dentro ou ao redor do cérebro que ocorre principalmente em recém-nascidos prematuros é atribuída diretamente a imaturidade das estruturas cerebrais, especialmente nas zonas onde ocorre a proliferação celular e vascular do cérebro, uma região chamada de matriz germinativa (MG). Ela é composta de um tecido ricamente vascularizado com seus vasos de finas paredes que estão sujeitos à lesão por alterações no fluxo sanguíneo cerebral, condição que ocorre frequentemente após o parto devido as mudanças do ambiente intraútero para o externo.
A MG tem seu pico de desenvolvimento entre a 8ª e a 28ª semana de gestação, tendendo a desaparecer a partir de então e tornando-se praticamente ausente em bebês nascidos a termo (ou seja, nascidos entre 37 e 42 semanas). Então é fácil imaginar que os prematuros têm maior risco quanto mais cedo nascem, especialmente quando a idade gestacional é inferior a 34 semanas.
Estudos têm mostrado uma frequência de 25-30% em recém-nascidos com menos de 22 semanas de idade gestacional (IG) e de até 20% dentre todos os prematuros. A incidência de hemorragia da prematuridade em bebês com muito baixo peso (<1500 gramas ao nascimento) é de cerca de 25%. Felizmente, a incidência das formas mais graves de hemorragia peri-intra ventricular (HPIV), que são classificadas como graus III e IV, é de 5%. Cerca de 50% das crianças com hemorragia da prematuridade são “clinicamente silenciosas” e não mostram sinais anormais no exame físico ou neurológico indicativos da lesão.
O sangramento pode ficar restrito a matriz germinativa ou romper a parede ependimária e cair no ventrículo lateral.
Quais são os fatores de risco para hemorragia da prematuridade?
Vários fatores de risco são associados a esse tipo de sangramento, tais como: prematuros extremos, baixo peso de nascimento, falta de administração pré-natal de corticóides, via de parto vaginal, necessidade de ventilação mecânica, administração de derivados sanguíneos, presença de sepse neonatal, hipotensão, apnéia, doença da membrana hialina, persistência do canal arterial, entre outros.
Qual o quadro clínico (sintomas) do bebê que tem hemorragia da prematuridade?
Os estágios iniciais da hemorragia são detectados em geral pela triagem de ultrassom transfontanela, uma vez que cerca de 50% das hemorragias são assintomáticas. Por este motivo esta triagem é tão importante!
A apresentação clínica com aumento da circunferência da cabeça e sinais de aumento da pressão intracraniana, como abaulamento da fontanela, ocorre no final do curso da hemorragia e geralmente se apresentam várias semanas após a dilatação ventricular ser detectada por estudos de imagem do cérebro. Outros sintomas podem incluir: crises convulsivas, apnéias, alterações frequentes no ritmo do coração sem motivo aparente, entre outros.
Existem três cursos clínicos diferentes para as hemorragias da prematuridade:
- Parada espontânea sem necessidade de intervenção (40%)
- Progressão rápida (10%)
- Progressão lenta persistente (50%) – 20% do total de bebês podem precisar de intervenção com drenagem intermitente do LCR e 30% eventualmente requerem shunt permanente.
Um adicional de 5% dos lactentes com parada espontânea ou associada ao tratamento intermitente desenvolverá progressão tardia de sua doença geralmente durante o período de internação ou após a alta da unidade de terapia intensiva neonatal, sobretudo no primeiro ano de vida. Por este motivo, mesmo os bebês que não receberem intervenção neurocirúrgica temporária ou permanente devem ser acompanhados obrigatoriamente após a alta hospitalar pelo neurocirurgião, preferencialmente pediátrico.
Como é feito o diagnóstico de hemorragia intracraniana em prematuros?
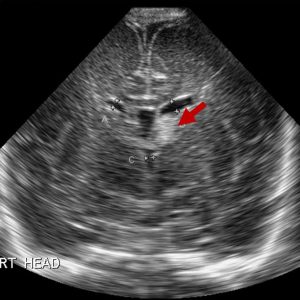
Ultrassonografia transfontanelar – mostrando hemorragia da prematuridade grau 1 (seta vermelha). Gaillard F, Germinal matrix hemorrhage – grade I. Case study, Radiopaedia.org (Accessed on 17 Nov 2023) https://doi.org/10.53347/rID-8356
Conforme já explicado, a triagem com realização periódica de ultrassom transfontanelar tem papel fundamental no diagnóstico. Como os bebês recém-nascidos têm a fontanela aberta (chamada popularmente de “moleira”, é aquela parte “aberta” e mole da cabeça do bebê) este é exame mais utilizado para fazer o diagnóstico e acompanhamento da hemorragia cerebral (ultrassom é colocado na “moleira” do bebê para ver dentro do cérebro). A tomografia de crânio pode ser feita, mas é evitada em excesso devido a radiação.
Vale ressaltar que a “leucomalácia periventricular” parece ser a alteração no exame de imagem mais determinante na morbidade neurológica observada em prematuros que sobrevivem ao período neonatal. Embora a forma cística, com lesões necróticas focais, esteja geralmente associada à desenvolvimento de paralisia cerebral (PC) na infância, a forma mais difusa, que não é bem visualizada com ultrassom craniano, pode estar relacionada a problemas cognitivos e comportamentais. A ressonância de crânio é o exame que dá mais detalhes e mais sensível para visualizar esta alteração, porém é mais demorada e requer anestesia do bebê, além do ambiente frio da ressonância ser um risco real de hipotermia para bebês muito pequenos. Por este motivo, o neurocirurgião pediátrico geralmente avalia sua necessidade e o melhor momento para fazê-la, o que costuma ocorrer na idade gestacional do termo quando o bebê já está com peso adequado. Este exame é o melhor indicador de prognóstico neurológico a longo prazo.
Classificação das hemorragias ventriculares
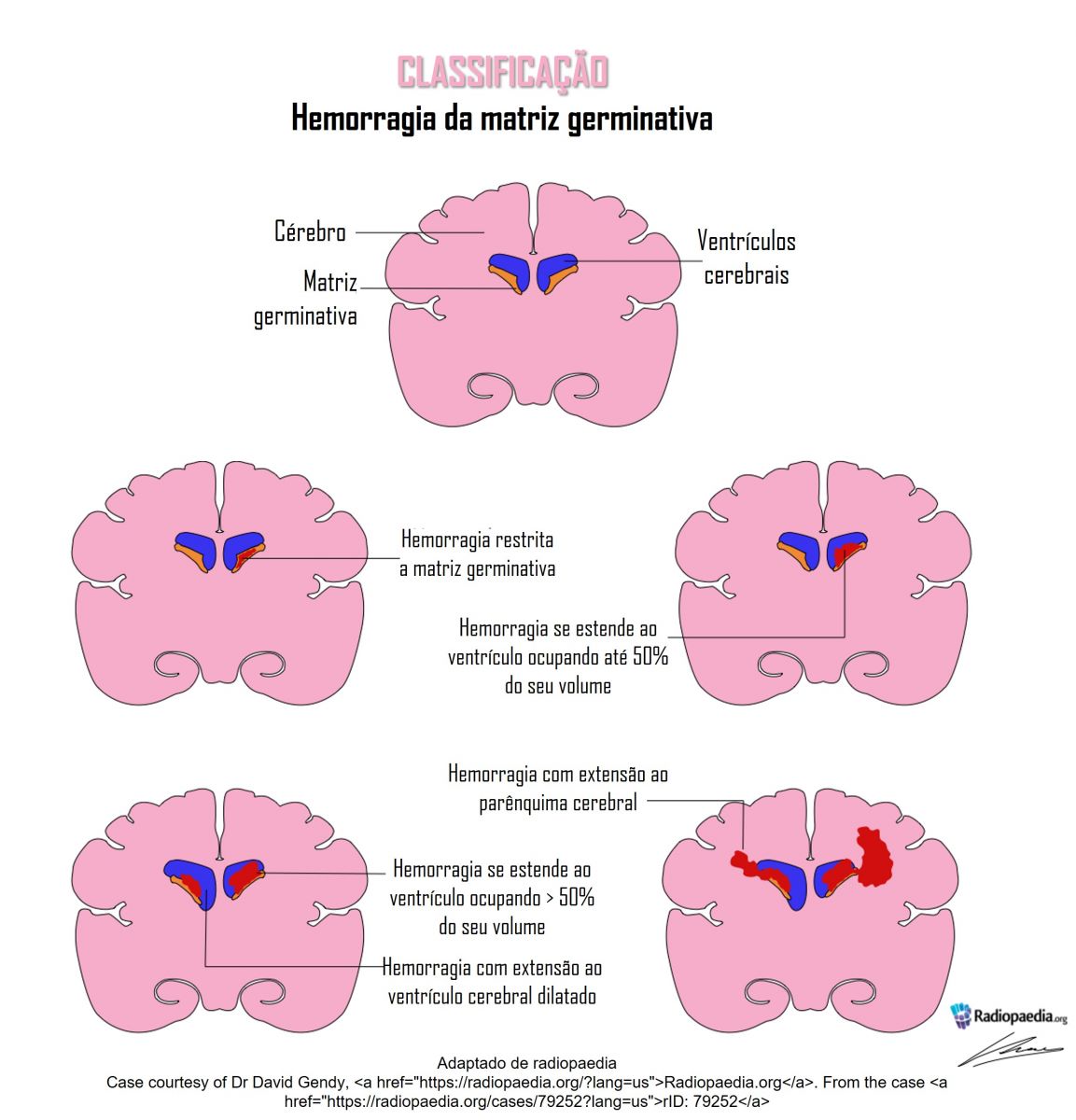
Após ser feito o diagnóstico precisamos classificar as hemorragias que tem origem na matriz germinativa. A gravidade da hemorragia cerebral dos prematuros é baseada na presença de sangue na matriz germinativa (MG) e quantidade de sangue nos ventrículos laterais, evidência de lesão da substância branca e dilatação ventricular, conforme demonstrado pelo ultrassom craniano. A classificação clássica proposta por Papile segue abaixo:
● Grau I – O sangramento é limitado à matriz germinativa ou MG mais HIV <10% da área ventricular lateral.
● Grau II – O sangramento ocupa 10 a <50% do volume do ventrículo lateral e não há dilatação ventricular.
● Grau III – O sangramento ocupa mais de 50% do volume do ventrículo lateral e está associado à dilatação ventricular aguda.
● Grau IV – O sangramento estende-se ao parênquima cerebral subjacente. Infarto hemorrágico periventricular é o termo que substituiu “HPIV grau IV”, pois representa uma entidade patológica distinta causada pela obstrução do fluxo sanguíneo veias terminais levando a infarto venoso e hemorragia no tecido circundante. Estes pacientes podem ter hidrocefalia associada ao quadro, mas não necessariamente ela está presente.
Qual o prognóstico neurológico do bebê com esse tipo de sangramento?
A hemorragia peri ou intraventricular (HPIV) é a variedade mais frequente de hemorragia intracraniana neonatal. Ela representa um grande problema em recém-nascidos prematuros, dada sua frequência, gravidade e prognóstico.
Hemorragias de graus I e II são mais comuns, cerca de 75% dos casos, geralmente tem menos complicações. As de graus III e IV são mais graves e podem resultar em danos cerebrais crônicos, como dificuldades na aprendizagem, distúrbios mentais, visuais e auditivos, alteração no desenvolvimento da linguagem e do sistema motor, paralisia cerebral (66%) e alta mortalidade (30%). A hidrocefalia pode ocorrer como complicação tardia em até 1/3 dos bebês com a hemorragia da prematuridade nas formas mais graves.
Como é o tratamento da hemorragia cerebral em prematuros?
É muito importante que o bebê prematuro esteja em uma unidade de UTI neonatal com uma equipe de neuropediatria e neurocirurgia pediátrica com experiência para este manejo. São bebês muito pequenos, delicados e as intervenções requerem muita perícia, sistematização, sensibilidade e experiência. Por este motivo, os serviços habituados a tratar esta doença costumam ter seus próprios protocolos de tratamento, que incluem a frequência de realização de ultrassons para diagnóstico e acompanhamento, limiares de intervenção e possibilidades de tratamento clínico e cirúrgico.
De um modo geral, após o diagnóstico e a graduação da hemorragia, as crianças devem ser monitorizadas com medidas frequentes do perímetro cefálico e do volume ventricular através do ultrassom transfontanelar para se detectar se desenvolverão hidrocefalia pós-hemorrágica.
Os tratamentos podem variar entre acompanhamento/observação, punções lombares, tratamentos cirúrgicos temporários (como Ommaya, brainwash, derivação ventrículo-galea, etc) ou definitivos (shunt – DVP). Os tratamentos cirúrgico são necessários especialmente se o bebê desenvolver hidrocefalia aguda ou crônica pós-hemorragia (clique aqui para saber mais sobre hidrocefalia em crianças).
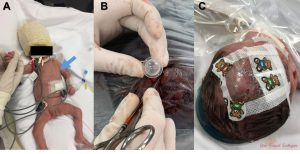
Tratamento da hidrocefalia em bebês prematuros. A- Derivação ventrículo-peritonial em recém-nascido prematuro de baixo peso. A seta azul aponta para o cateter distal visível na pele fina do bebê. B- Reservatório de Ommaya implantado em bebê prematuro com hemorragia ventricular. C- Curativo após cirurgia de implante de reservatório de Ommaya. Fotos de arquivo pessoal – reprodução total ou parcial proibida.
Após a alta hospitalar, é muito importante que esses pacientes continuem sendo acompanhados pelo neurocirurgião pediátrico, mesmo que não tenham recebido qualquer tipo de tratamento cirúrgico, pois conforme já foi citado, a hidrocefalia pode se desenvolver tardiamente, especialmente no primeiro ano de vida.

 – Agendamento de consulta de primeira vez presencial – ligação em horário comercial nos telefones – (11) 5041-1322ou (11) 5041-9988 / Agendamento automatizado pelo Whatsapp (11) 940208602.
– Agendamento de consulta de primeira vez presencial – ligação em horário comercial nos telefones – (11) 5041-1322ou (11) 5041-9988 / Agendamento automatizado pelo Whatsapp (11) 940208602.






